MDS-Symposium 2015
29. April bis 2. Mai, Washington
Luspatercept, orales 5-Azacytidin et al.: Neues vom MDS-Symposium 2015

Schlüsselwörter: 5q-Anomalie, akute myeloische Leukämie, allogene Blutstammzelltransplantation, AML, B-RAF-Signalweg, CMML, Decitabin, del(20q), del(5q), Eltrombopag, EPO, Erythropoese stimulierende Substanzen, Erythropoetin, ESA, European Society for Blood and Marrow Transplantation (EBMT), G2/M-Arrest, LE-MON-5-Studie, Lenalidomid, Luspatercept, MDS, MDS-005-Studie, myelodysplastische Syndrome, orales 5-Azacytidin, PI3/polo-like Kinase-Inhibitor, QUAZAR-Studie, RAS-Signalweg, Rigosertib, Romiplostim, SF3B1-Mutation, Sotatercept, TP53-Mutation, TPO-Analoga
Liebe Kolleginnen und Kollegen,
Das diesjährige 13. internationale MDS-Symposium der MDS Foundation fand vom 29. April bis 2. Mai 2015 in Washington, D.C. statt. Erneut trafen sich internationale MDS-Experten, um sich über die neuesten Entwicklungen in den Bereichen Diagnostik, Therapie und Grundlagenforschung bei myelodysplastischen Syndromen auszutauschen. Neben dem nun auch oral verfügbaren 5-Azacytidin, das in mehreren Studien bei MDS-Patienten untersucht wird, wurden erste Studienergebnisse mit dem neuen Fusionsprotein Luspatercept vorgestellt. Aufgrund der vielen neuen molekularen Daten lag ein weiterer Schwerpunkt auf der Entwicklung von Prognosescores, die das Ansprechen auf bereits verfügbare Therapien vorhersagen können.
Ich wünsche Ihnen eine interessante Lektüre und hoffe, Ihnen einige Anregungen für die Arbeit mit Ihren MDS-Patienten geben zu können.
Mit kollegialen Grüßen
 Dr. med. Judith Neukirchen, Universitätsklinikum Düsseldorf
Dr. med. Judith Neukirchen, Universitätsklinikum DüsseldorfAnmerkung der Redaktion: Nutzen Sie die Möglichkeit, uns mit der Funktion „Ihre Meinung ist wichtig“ (rechte Randspalte unten) eine Rückmeldung zu diesem Bericht zu geben.
Falls Sie informiert werden möchten, wenn neue Berichte online sind, können Sie über "Newsletter bestellen" (rechte Randspalte oben) eine automatische Benachrichtigung abonnieren.
Luspatercept, orales 5-Azacytidin et al.: Neues vom MDS-Symposium 2015
Dr. med. Judith Neukirchen, Universitätsklinikum Düsseldorf
 Neue Behandlungsansätze und ein erweitertes Therapiespektrum für MDS-Patienten waren zentrale Themen auf dem diesjährigen MDS-Symposium in Washington. Mit Luspatercept, Sotatercept und Eltrombopag, die derzeit in klinischen Studien verfügbar sind, wurden interessante Substanzen zur Anämie- und Thrombozytopeniebehandlung präsentiert. Für bewährte Medikamente wie Lenalidomid und 5-Azacytidin wurden Daten zur Erweiterung des möglichen Patientenspektrums gezeigt, darunter auch neue Erkenntnisse zu Kombinationstherapien, zum Beispiel mit dem PI3/polo-like Kinase-Inhibitor Rigosertib. Interessante Überlegungen zum Thema allogene Blutstammzelltransplantation bei MDS-Patienten mit niedrigem Risiko waren ein weiteres Highlight.
Neue Behandlungsansätze und ein erweitertes Therapiespektrum für MDS-Patienten waren zentrale Themen auf dem diesjährigen MDS-Symposium in Washington. Mit Luspatercept, Sotatercept und Eltrombopag, die derzeit in klinischen Studien verfügbar sind, wurden interessante Substanzen zur Anämie- und Thrombozytopeniebehandlung präsentiert. Für bewährte Medikamente wie Lenalidomid und 5-Azacytidin wurden Daten zur Erweiterung des möglichen Patientenspektrums gezeigt, darunter auch neue Erkenntnisse zu Kombinationstherapien, zum Beispiel mit dem PI3/polo-like Kinase-Inhibitor Rigosertib. Interessante Überlegungen zum Thema allogene Blutstammzelltransplantation bei MDS-Patienten mit niedrigem Risiko waren ein weiteres Highlight.
Um eine patientenindividuelle Therapie möglich zu machen, sind Prädiktoren notwendig, mit denen die Erfolgsaussichten von Therapieoptionen bestimmt werden können. Wie auf dem Symposium gezeigt wurde, gibt es erste Ansätze für die Bestimmung der Ansprechwahrscheinlichkeit bei einer Therapie mit demethylierenden Substanzen, die Eingang in die tägliche Praxis finden könnten.
Neues bei der Therapie der Niedrigrisiko-MDS
Lenalidomid hat mittlerweile einen festen Patz in der Therapie des MDS mit del(5q). Je nach Studie liegen die Ansprechraten bei diesen Patienten bei 50–65 %. Die Daten der LE-MON-5-Studie, die die Sicherheit von Lenalidomid bei Patienten mit del(5q) untersucht hat, bestätigten diese Ergebnisse. Im Rahmen dieser multizentrischen Studie wurden insgesamt 89 MDS-Patienten mit 5q-Anomalie sowie normalem Blastenanteil im Knochenmark mit 10 mg Lenalidomid an 21 Tagen eines 28-tägigen Zyklus behandelt. Patienten, die nach 4 Zyklen kein Ansprechen (Transfusionsfreiheit) zeigten, wurden ausgeschlossen, alle anderen bis zum Progress oder bis zum Verlust des Ansprechens weiterbehandelt. Bei 67,4 % der Patienten konnte durch die Therapie eine Transfusionsfreiheit erreicht werden. Im Verlauf der Therapie kam es bei 30,3 % der Patienten zu einer Krankheitsprogression, sodass zusammenfassend anhand der Studie geschlussfolgert wurde, dass die Therapie mit Lenalidomid sicher ist und keine höhere Krankheitsprogressionsrate als bei unbehandelten MDS-Patienten zu erwarten ist [1].
Nachdem der Einsatz von Lenalidomid bei Patienten mit del(5q) Eingang in die klinische Routine gefunden hat, wurden auf dem diesjährigen Symposium auch mehrere Ergebnisse der MDS-005-Studie präsentiert. Dabei handelt es sich um eine Placebo-kontrollierte Phase-III-Studie mit Lenalidomid bei transfusionsbedürftigen Niedrigrisiko-MDS-Patienten ohne del(5q), die kein Ansprechen auf Erythropoese-stimulierende Substanzen (ESAs) gezeigt hatten. Insgesamt wurden 239 Patienten 2:1 randomisiert eingeschlossen (10 mg Lenalidomid einmal täglich [5 mg bei Patienten mit einer Kreatininclearance von 40–60 ml/min] oder Placebo). Der primäre Endpunkt war eine Transfusionsfreiheit von mehr als 8 Wochen, der bei 26,9 % der Patienten erreicht wurde (2,5 % im Placeboarm). 90 % der Patienten sprachen innerhalb der ersten 4 Zyklen auf die Therapie an. Die Subgruppenanalyse zeigte ein besseres Ansprechen bei den Patienten, die eine Vorbehandlung mit ESAs und einen niedrigeren endogenen Serum-Erythropoetin(EPO)-Spiegel aufwiesen. Die Raten an AML-Übergängen und Sekundärneoplasien unterschieden sich in beiden Armen nicht voneinander. Die Nebenwirkungen lagen im für Lenalidomid bekannten Bereich (hauptsächlich hämatologische und gastrointestinale Nebenwirkungen). Die Autoren schlussfolgern daher, dass Lenalidomid nicht nur eine Therapiemöglichkeit bei Patienten mit del(5q) ist, sondern auch bei anderen Niedrigrisiko-MDS-Patienten, die nicht auf ESAs angesprochen haben. Die Dauer des Ansprechens ist dabei in der Regel kürzer als bei Patienten mit del(5q) [2].
Zudem wurde noch der Zusammenhang zwischen dem endogenen EPO-Baseline-Spiegel und dem Therapieansprechen untersucht. Dabei zeigte sich, dass ein niedriger Baseline-Spiegel von unter 100 mU/ml bei 42,5 % der Patienten mit dem Erreichen einer Transfusionsfreiheit von mehr als 8 Wochen assoziiert war. Patienten mit einem endogenen EPO-Spiegel ≤ 500 mU/ml mit ESA-Vorbehandlung zeigten insgesamt ein besseres Ansprechen auf die Therapie als Patienten mit einem endogenen EPO-Spiegel > 500 mU/ml ohne ESA-Vorbehandlung (35,1 % vs. 9,4 %) [3].
Fazit
- Ca. 30 % der Patienten ohne del(5q), die nicht auf ESAs angesprochen hatten, zeigten ein Ansprechen auf eine Therapie mit Lenalidomid, was zu einer messbaren Verbesserung der Lebensqualität führte.
- Daten, ob sich dadurch auch eine Auswirkung auf das Gesamtüberleben und die AML-Progression zeigt, stehen allerdings noch aus.
„Lenalidomid stellt auch bei Patienten ohne del(5q) eine Therapiemöglichkeit dar, wobei die Dauer des Ansprechens kürzer ist als bei Patienten mit del(5q). Deshalb sollten vor dem generellen Einsatz noch weitere Studienergebnisse abgewartet werden.“ Dr. Judith Neukirchen
Therapie der Anämie bei Niedrigrisiko-MDS-Patienten
Auf dem diesjährigen Symposium wurden vorläufige Daten einer aktuellen Studie zur Effektivität von Luspatercept (ACE-536) bei transfusionsbedürftigen MDS-Patienten vorgestellt. Von 35 Patienten, die mit einer Dosierung von 0,75–1,75 mg/kg Luspatercept behandelt wurden, erreichten 22 (63 %) den primären Endpunkt. Der primäre Endpunkt war bei Patienten mit niedrigem Transfusionsbedarf definiert als ein Hb-Anstieg von >= 1,5 g/dl für >= 2 Wochen und bei Patienten mit hohem Transfusionsbedarf als Reduktion des Bedarfs an Erythrozytenkonzentraten um 4 Einheiten oder >= 50 % über einen Zeitraum von 8 Wochen. Insbesondere das Vorhandensein von Ringsideroblasten bzw. einer SF3B1-Mutation schienen das Ansprechen zu begünstigen [4].
Nach den vielversprechenden Ergebnissen mit Luspatercept bei der Anämiebehandlung von MDS-Patienten wurde eine weitere Substanz vorgestellt: Sotatercept (ACE-011) ist ein „first-in-class“ Activin-IIA-Rezeptor-Fusionsprotein, das ebenfalls bei der Anämietherapie von MDS-Patienten eingesetzt wird. Im Rahmen einer Dosisfindungsstudie wurden insgesamt 54 transfusionsbedürftige MDS-Patienten untersucht. Primärer Endpunkt der Studie war die hämatologische Verbesserung der Erythropoese (HI-E). Eingeschlossen wurden Niedrigrisiko-MDS-Patienten oder Patienten mit einer nicht-proliferativen CMML mit Anämie und fehlendem Ansprechen auf ESAs bzw. mit einer niedrigen Ansprechwahrscheinlichkeit auf ESAs. Die Patienten erhielten steigende Dosen von Sotatercept subkutan in dreiwöchigen Abständen. Insgesamt war die Behandlung gut verträglich, die am häufigsten beobachteten Nebenwirkungen waren Fatigue, Kopfschmerzen und Übelkeit (bei insgesamt 20 Patienten). Betrachtet man die Ansprechraten, so fand sich ein HI-E bei 24 von 53 Patienten, wobei die Ansprechwahrscheinlichkeit ebenso wie bei Luspatercept mit steigender Dosis zunahm. 11 % der Patienten erreichten eine Transfusionsfreiheit für länger als 8 Wochen, die Dauer des Ansprechens lag zwischen 59 und 345 Tagen. Somit stellt Sotatercept neben Luspatercept eine weitere vielversprechende Substanz für die Behandlung der Anämie von MDS-Patienten dar, wobei noch weitere Studien abzuwarten sind [5].
Eltrombopag bei MDS
Neben der Therapie der Anämie mit ESAs stehen Romiplostim und Eltrombopag für die Therapie der Thrombozytopenie prinzipiell zur Verfügung, sind aber aufgrund bisher nicht eindeutiger Studienergebnisse nicht für die Therapie des MDS zugelassen. In einer Phase-II-Studie wurden bislang 18 MDS-Patienten (IPSS low-intermediate-2) mit Eltrombopag mit steigender Dosis bis zu 150 mg/Tag behandelt. Die Therapie war gut verträglich und 10 der 18 Patienten zeigten nach 16 Wochen ein Ansprechen auf die Therapie. Interessanterweise fand sich bei einigen Ansprechern auch eine Verbesserung der Anämie und/oder der Neutropenie. Nur einer der Patienten zeigte einen MDS-Progress in eine RAEB-I mit 8 % Blasten im Knochenmark [6].
Fazit
- Mit Luspatercept und Sotatercept sind derzeit zwei interessante Substanzen in klinischen Studien verfügbar, die möglicherweise bei einer Subgruppe der MDS-Patienten zu einer Verbesserung der Anämie und zu einer Transfusionsfreiheit führen können.
- TPO-Analoga sind ebenfalls weiterhin Gegenstand klinischer Studien und können nicht nur zu einer Erhöhung der Thrombozytenzahl, sondern auch zu einer Verbesserung von Anämie oder Neutropenie führen.
„Luspatercept stellt aktuell das vielversprechendste Medikament in der Pipeline der MDS-Therapien dar. Sollten sich die vielversprechenden Ergebnisse bestätigen, ist mit einer Zulassung für die Therapie der Anämie von MDS-Patienten zu rechnen.“ Dr. Judith Neukirchen
Neue Daten zur Therapie mit oral verfügbarem 5-Azacytidin
Für subkutanes 5-Azacytidin konnte für die Behandlung von Patienten mit Hochrisiko-MDS eine Verbesserung des Überlebens gezeigt werden [7, 8], weshalb es für die Therapie des fortgeschrittenen MDS zugelassen ist. Allerdings führt die Behandlung häufig zu einem schmerzhaften Exanthem an der Injektionsstelle. Für eine komfortablere Anwendung wurde daher oral verfügbares 5-Azacytidin entwickelt, das derzeit sowohl beim MDS als auch bei der AML getestet wird. Auf dem diesjährigen Symposium wurden mehrere Studienergebnisse präsentiert.
In der randomisierten, Placebo-kontrollierten Quazar-lower-risk-MDS-Studie werden intermediate-1-MDS-Patienten mit transfusionsbedürftiger Anämie und Thrombozytopenie entweder für 21 Tage eines 28-tägigen Zyklus mit 300 mg oralem 5-Azacytidin einmal täglich oder mit Placebo behandelt. Der primäre Endpunkt der Studie ist die Transfusionsfreiheit für Erythrozytenkonzentrate für mehr als 84 Tage. Sekundäre Endpunkte sind das Gesamtüberleben, hämatologisches Ansprechen (HI), Thrombozytenansprechen (HI-P), Erythrozytenansprechen (HI-E), Erythrozyten- und Thrombozytentransfusionsbedarf sowie die AML-Transformationsrate. Seit Studienbeginn wurden bis Januar 2015 bereits 66 Patienten eingeschlossen (17 % der angestrebten 193 Patienten pro Arm). Ergebnisse dieser Studie stehen noch nicht zur Verfügung [9].
Eine weitere Phase-II-Studie untersucht die Therapie mit oralem 5-Azacytidin bei MDS-Patienten, die nach entweder mindestens 6 Zyklen subkutanem 5-Azacytidin oder 4 Zyklen Decitabin kein ausreichendes Ansprechen gezeigt haben (definiert als „stable disease“ oder „progressive disease“). Diese Patienten sollen zweimal täglich 200 mg orales 5-Azacytidin für 21 Tage eines 28-tägigen Zyklus erhalten. Hintergrund dieser Studie ist die Überlegung, ob durch eine längere und zweimal tägliche Exposition mehr der MDS-Progenitorzellen während der DNA-Replikation 5-Azacytidin ausgesetzt werden können und es somit zu einer höheren Effektivität des Medikamentes kommen kann [10].
In einer ad-hoc-Auswertung des Ansprechens von zwei Phase-I/II-Studien mit oralem 5-Azacytidin bei Hochrisiko-MDS-Patienten fand sich ein Gesamtansprechen von 56 % (14 von 25 Patienten, Abb. 1). Darunter waren auch Patienten, die bereits vorbehandelt waren, unter anderem mit demethylierenden Substanzen sowie Patienten mit Hochrisiko-Zytogenetik. Insgesamt war die Therapie gut verträglich, die häufigste beobachtete Nebenwirkung stellte die febrile Neutropenie dar [11].
Fazit
- Die bislang verfügbaren Ergebnisse zu oralem Azacytidin scheinen vielversprechend zu sein, wobei die Dosisfindungsphase noch nicht abgeschlossen ist.
„Oral verfügbares 5-Azacytidin stellt möglicherweise ebenfalls zukünftig eine Therapiemöglichkeit für das fortgeschrittene MDS dar.“ Dr. Judith Neukirchen
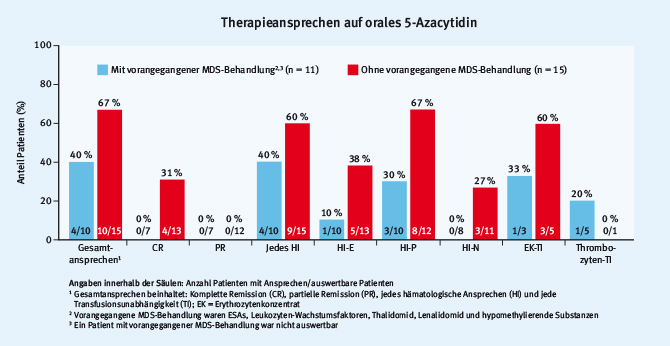 Abb. 1: Ansprechen auf orales 5-Azacytidin mit oder ohne vorangegangene MDS-Behandlung (modifiziert nach [11])
Abb. 1: Ansprechen auf orales 5-Azacytidin mit oder ohne vorangegangene MDS-Behandlung (modifiziert nach [11])Neues bei der Therapie der Hochrisiko-MDS
Sowohl 5-Azacytidin als auch Lenalidomid sind bei der Behandlung des MDS wirksame Substanzen. Daher lag die Kombination beider Substanzen nahe, um eine höhere Ansprechrate zu erreichen.
In einer randomisierten Phase-II-Studie der italienischen MDS-Gruppe wurden insgesamt 44 Hochrisiko-MDS-Patienten mit IPSS high- oder intermediate-2-Risiko mit 5-Azacytidin und Lenalidomid behandelt. Zum Zeitpunkt der Auswertung hatten 28 Patienten mehr als 6 Zyklen vervollständigt und konnten ausgewertet werden. 22 der 28 Patienten zeigten ein Therapieansprechen entsprechend der IWG-Kriterien: 9 komplette Remission (CR), 2 partielle Remission (PR), 2 komplette Knochenmarkremission (mCR), 9 hämatologisches Ansprechen (HI). Relevante Toxizitäten (> Grad 2) traten bei 41,9 % der Patienten auf, bei 48,8 % wurde die Lenalidomiddosis toxizitätsbedingt reduziert. Zusammenfassend zeigten die Daten, dass eine kombinierte Behandlung möglich ist und vielversprechende Ansprechraten aufweist. Allerdings steht die endgültige Auswertung noch aus – auch in Bezug auf molekulare Daten und Mutationsanalysen [12].
In einer australischen randomisierten Phase-III-Studie wurden insgesamt 160 Hochrisiko-MDS-Patienten entweder mit einer 5-Azacytidin-Monotherapie (n = 80) oder mit Lenalidomid und 5-Azacytidin (n = 80) behandelt. Die Patienten im Kombinationsarm erhielten ab dem dritten Zyklus 10 mg Lenalidomid an den Tagen 1–21 und eine Dosisreduktion von 5-Azacytidin auf 5 Tage für insgesamt 10 Zyklen. Die Nebenwirkungsraten waren in beiden Armen ähnlich, hämatologische Toxizitäten traten insbesondere in den ersten 2–4 Zyklen auf. Betrachtet man die Ansprechraten, so fand sich eine Gesamtansprechrate von 56 % im 5-Azacytidin-Arm und von 69 % bei kombinierter Therapie. Die CR-Rate lag bei 21 % im 5-Azacytidin-Arm und bei 26 % bei der Kombination beider Medikamente. Ein Vorteil bezüglich des progressionsfreien Überlebens konnte allerdings mit der Kombinationsbehandlung nicht erreicht werden. Nach 12 Monaten waren 58 % der nur mit 5-Azacytidin behandelten Patienten ohne MDS-Progression am Leben und 49 % der mit 5-Azacytidin und Lenalidomid behandelten Patienten (p = 0,34). Das mediane progressionsfreie Überleben lag im 5-Azacytidin-Arm bei 33,2 Monaten und im Lenalidomid + 5-Azacytidin-Arm bei 18,8 Monaten (p = 0,048) [13].
Fazit
- Die ermutigenden Ergebnisse kleinerer Studien zur Kombinationsbehandlung aus Lenalidomid und 5-Azacytidin konnten in einer randomisierten Phase-III-Studie nicht repliziert werden.
- Eine kombinierte Therapie mit Lenalidomid und 5-Azacytidin ist zwar gut durchführbar, das optimale Therapieschema sowie das geeignete Patientenkollektiv müssen aber noch identifiziert werden.
„Eine kombinierte Therapie mit Lenalidomid und 5-Azacytidin kann derzeit außerhalb klinischer Studien nicht empfohlen werden.“ Dr. Judith Neukirchen
Des Weiteren wurden mehrere Single-Center-Erfahrungen über den Einsatz von 5-Azacytidin und/oder Decitabin präsentiert. So konnte die Düsseldorfer MDS-Gruppe die bislang publizierten Ansprechraten im eigenen Kollektiv von insgesamt 176 Hochrisiko-MDS-Patienten, die mit 5-Azacytidin und/oder Decitabin behandelt worden waren, bestätigen [14].
Die Kollegen aus Spanien und Frankreich konnten in einer retrospektiven Analyse von 235 MDS-Patienten mit Monosomie 7 einen Überlebensvorteil bei den mit 5-Azacytidin behandelten Patienten im Vergleich zu den „best supportive care“-Patienten nachweisen. Einschließlich der Patienten, die nur eine stabile Erkrankung ohne Verbesserung der Hämatopoese durch die Therapie mit 5-Azacytidin erreichten, zeigten sich eine Verbesserung des Gesamtüberlebens und eine verminderte AML-Progressionsrate [15].
5-Azacytidin bei AML
In einer Subgruppenanalyse der Aza-AML-001-Studie wurde 5-Azacytidin mit „conventional care regimens“ (CCR) bei älteren AML-Patienten (> 65 Jahre) mit Myelodysplasie-assoziierten Veränderungen und einem medullären Blastenanteil von > 30 % verglichen (n = 75 im 5-Azacytidin-Arm und 83 Patienten im CCR-Arm). Durch eine Behandlung mit 5-Azacytidin konnte das mediane Gesamtüberleben in dieser Gruppe von 6,3 auf 12,7 Monate verlängert werden (p = 0,036). Das 1-Jahresüberleben lag im 5-Azacytidin-Arm bei 50,7 % und im CCR-Arm bei 33,8 % (Abb. 2). Diese ermutigenden Ergebnisse, die in Kürze in Blood publiziert werden, zeigen 5-Azacytidin als eine gute Therapiealternative auch bei älteren AML-Patienten, die nicht für eine intensive Chemotherapie geeignet sind [16].
Fazit
- Insgesamt konnten die bislang bekannten Daten über die Wirksamkeit von 5-Azacytidin bei MDS-Patienten bestätigt werden. Auch Hochrisiko-Patienten und ältere AML-Patienten können von der Therapie profitieren, sodass der Einsatz von 5-Azacytidin bei diesen Patienten ebenfalls gerechtfertigt ist.
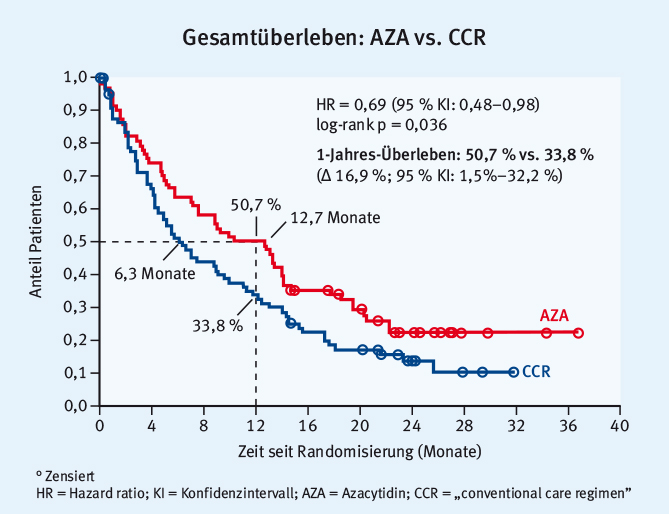 Abb. 2: Gesamtüberleben bei älteren AML-Patienten (> 65 Jahre) mit Myelodysplasie-assoziierten Veränderungen und einem medullären Blastenanteil von > 30 %: 5-Azacytidin vs. „conventional care regimen“ (CCR) (modifiziert nach [16])
Abb. 2: Gesamtüberleben bei älteren AML-Patienten (> 65 Jahre) mit Myelodysplasie-assoziierten Veränderungen und einem medullären Blastenanteil von > 30 %: 5-Azacytidin vs. „conventional care regimen“ (CCR) (modifiziert nach [16])Rigosertib
Bei Rigosertib handelt es sich um einen PI3/polo-like Kinase-Inhibitor, der zu einem G2/M-Arrest führt und in den B-RAF- und RAS-Signalweg eingreift. In einer Phase-I-Studie wurde der Einsatz von Rigosertib in Kombination mit 5-Azacytidin bei insgesamt 18 Hochrisiko-MDS- und AML-Patienten untersucht. Es fand sich ein Ansprechen von insgesamt 4 CR, 5 mCR und 2 stable disease (SD), wobei insgesamt 6 MDS-Patienten, die bereits mit einer demethylierenden Substanz vorbehandelt waren, ein Ansprechen auf diese Kombinationstherapie zeigten. Die Verträglichkeit war insgesamt gut und unterschied sich nicht von einer 5-Azacytidin-Monotherapie. Zusammenfassend scheint es synergistische Effekte beider Therapien zu geben, die allerdings in größeren Studien noch bestätigt werden müssen [17].
In einer randomisierten Phase-III-Studie wurde Rigosertib i.v. bei Hochrisiko-MDS-Patienten nach Versagen von demethylierenden Substanzen mit „best supportive care“ (BSC) verglichen. Auch diese Studie bestätigte eine sehr gute Verträglichkeit von Rigosertib, allerdings konnte keine signifikante Verbesserung des Gesamtüberlebens erreicht werden. Subgruppenanalysen zeigten dann doch einen Überlebensvorteil für jüngere Patienten sowie für Patienten mit IPSS-R very high risk [18].
Fazit
- Rigosertib stellt eine neue, gut verträgliche Substanz dar, deren Wirksamkeit bei der MDS-Therapie allerdings noch nicht vollständig bewiesen ist. Weitere Studienergebnisse müssen abgewartet werden.
„Zwar stellt Rigosertib eine gut verträgliche Therapiemöglichkeit dar, die Effektivität beim MDS muss aber noch in größeren Studien nachgewiesen werden.“ Dr. Judith Neukirchen
Allogene Blutstammzelltransplantation bei MDS-Patienten
Bislang gilt für low-risk-MDS-Patienten keine generelle Therapieempfehlung zur allogenen Blutstammzelltransplantation. Zwar konnten mehrere Studien zeigen, dass Niedrigrisiko-MDS-Patienten ein insgesamt besseres Outcome nach allogener Stammzelltransplantation aufweisen, aber bei eingerechnetem Verlust an Lebensjahren ergab sich bislang nur für Hochrisiko-Patienten ein gesicherter Vorteil durch eine allogene Stammzelltransplantation. Die European Society for Blood and Marrow Transplantation (EBMT) stellte eine retrospektive Studie zur allogenen Stammzelltransplantation bei Niedrigrisiko-MDS-Patienten vor, die erneut zeigte, dass das Outcome bei diesen Patienten besser ist als bei Patienten mit höherem Risiko. Die Autoren zogen die Schlussfolgerung, dass insbesondere bei Niedrigrisiko-Patienten mit sogenannten „high-risk-Faktoren“ wie zum Beispiel ungünstigen molekularen Veränderungen oder Versagen auf ESAs, eine allogene Stammzelltransplantation durchaus erwogen werden sollte [19].
Eine weitere Studie beschäftigte sich mit dem Outcome nach allogener Stammzelltransplantation von Hochrisiko-Patienten mit verfügbarem HLA-identischem Spender. Bei den Patienten, für die ein Spender vorlag, lag das 4-Jahresüberleben mit 37 % signifikant über dem der Patienten ohne Spender (15 %). Somit konnte diese Studie erneut zeigen, dass Hochrisiko-MDS-Patienten bei Vorliegen eines Spenders und Fehlen von Kontraindikationen eine allogene Transplantation erhalten sollten [20].
Eine Arbeit aus der spanischen MDS-Gruppe ging der Frage nach, welchen Einfluss das Vorhandensein einer TP53-Mutation auf das Outcome nach allogener Stammzelltransplantation hat. In einer retrospektiven Auswertung von insgesamt 91 MDS-Patienten fanden sich 15 Patienten mit einer TP53-Mutation. Diese Patienten wiesen nach der allogenen Stammzelltransplantation einen deutlich schlechteren Verlauf im Vergleich zu Patienten ohne Mutation auf. So lag das Gesamtüberleben nach einem Jahr bei 30 % bei den Patienten mit Mutation im Vergleich zu 58 % bei den Patienten ohne Mutation. Die Rückfallrate unterschied sich ebenfalls signifikant voneinander (43 % vs. 17 % nach einem Jahr, p = 0,033). Somit konnte diese Arbeit die deutlich schlechtere Prognose von MDS-Patienten mit TP53-Mutation bestätigen, die sich auch in der Kohorte der allogen transplantierten Patienten zeigt [21].
Fazit
- Hochrisiko-MDS-Patienten profitieren bei Vorliegen eines passenden Fremdspenders von einer allogenen Stammzelltransplantation.
- Auch bei Niedrigrisiko-Patienten mit Risikofaktoren für eine Krankheitsprogression sollte eine allogene Stammzelltransplantation erwogen werden.
„Insbesondere bei Hochrisiko-MDS-Patienten mit vorhandenem Fremdspender sollte bei fehlenden Kontraindikationen eine allogene Stammzelltransplantation erwogen werden.“ Dr. Judith Neukirchen
Prognostische Parameter für das Ansprechen auf MDS-Therapien
Ein weiterer wissenschaftlicher Schwerpunkt lag in diesem Jahr auf der Identifikation von prädiktiven Parametern für das Ansprechen auf eine Therapie mit z. B. 5-Azacytidin oder Lenalidomid. Ziel ist die Identifizierung von MDS-Patienten, die entweder besonders von einer solchen Therapie profitieren oder bei denen ein Ansprechen unwahrscheinlich ist.
Kuendgen et al. untersuchten insgesamt 114 Patienten, die mit 5-Azacytidin behandelt worden waren. Die Gesamtansprechrate lag bei 46 %. In einer multivariaten Analyse waren bezüglich des Überlebens PT53-Mutation, Karyotyp, Hämoglobinwert, IDH1 und AML/MDS signifikante Parameter. Lediglich del(20q) war mit einem höheren Ansprechen auf eine Therapie mit 5-Azacytidin assoziiert. Alle Patienten, die diese Veränderung aufwiesen, sprachen auf die Therapie an. Patienten mit einer TP53-Mutation sprachen zwar auch auf die Therapie an, das Gesamtüberleben war in dieser Subgruppe allerdings erwartungsgemäß schlecht. Das traf hingegen nicht für die Gruppe der Patienten mit einer ASXL1-Mutation zu, sodass hier möglicherweise ein Kandidat vorliegt, der mit einem besseren Ansprechen auf eine Therapie mit 5-Azacytidin assoziiert ist [22].
Eine amerikanische Arbeitsgruppe wertete 122 Patienten, die mindestens 4 Zyklen einer demethylierenden Therapie erhalten hatten, hinsichtlich der Ansprechwahrscheinlichkeit aus. Von diesen Patienten sprachen insgesamt 60 Patienten auf die Therapie an (CR, PR und HI).
Folgende Mutationen waren häufiger bei Respondern als bei Non-Respondern:
- TET2/IDH1/IDH2: 25 % vs. 10 %, p = 0,03
- STAG2/RAD21: 13 % vs. 3 %, p = 0,05
- p53: 7 % vs. 0 %, p = 0,05
Folgende Mutationen waren häufiger bei Non-Respondern als bei Respondern:
- ASXL1: 21 % vs. 8 %, p = 0,07
Anhand dieser Daten wurde ein Score zur Voraussage der Ansprechwahrscheinlichkeit entwickelt (Mutation vorhanden: Wert = 1; nicht vorhanden: Wert = 0):
(TET2/IDH1/IDH2 x 1) + (STAG2/RAD21 x 2) – (ASXL1 x 1,5)
Hohe Scorewerte sind mit einer höheren Ansprechwahrscheinlichkeit assoziiert als niedrige [23].
Bezüglich des Ansprechens auf eine Therapie mit Lenalidomid wurden noch keine biologischen Parameter identifiziert, die einen prädiktiven Wert haben und sich für den breiten Einsatz in der klinischen Routine eignen. Allerdings wurde eine Untersuchung präsentiert, die gezeigt hat, dass die meisten Patienten innerhalb der ersten vier Monate der Therapie ansprechen. Wenn also nach 4 Monaten keine Verbesserung des Transfusionsbedarfs auftritt, ist auch im weiteren Verlauf nicht mit einem Ansprechen zu rechnen [24].
Fazit
- Mit Hilfe der neuen molekularen Untersuchungsmethoden müssen noch weitere Analysen erfolgen, um molekulare Marker zu finden, die prädiktiv für ein Therapieansprechen sind.
- Der vorgeschlagene Score zur Schätzung der Ansprechwahrscheinlichkeit auf demethylierende Substanzen ist unhandlich in der Anwendung und bedarf einer Validierung an einer unabhängigen Kohorte.
„Bislang existiert kein valider Parameter, der für ein mögliches Ansprechen auf eine Therapie bei MDS-Patienten herangezogen werden kann.“ Dr. Judith Neukirchen
Quellen
- Schuler E, Schemenau J, Giagounidis A et al. Results of the multicenter, phase II study of the safety of lenalidomide monotherapy in patients with myelodysplastic syndromes (MDS) associated with an isolated del(5q). Poster presented at the 13th International Symposium on Myelodysplastic Syndromes, Washington, D.C., May 2015.
- Santini V, Almeida A, Giagounidis A et al. A phase 3 study of lenalidomide versus placebo in RBC transfusion-dependent (TD) patients with lower-risk MDS without del(5q) unresponsive or refractory to erythropoiesis-stimulating agents (ESAs). Poster presented at the 13th International Symposium on Myelodysplastic Syndromes, Washington, D.C., May 2015.
- Santini V, Li JS, Swern AS et al. MDS-005 study: effect of baseline endogenous EPO on RBC transfusion independence (RBC-TI) in lenalidomide-treated patients with low/intermediate-1-risk MDS without del(5q). Poster presented at the 13th International Symposium on Myelodysplastic Syndromes, Washington, D.C., May 2015.
- Platzbecker U, Germing U, Giagounidis A et al. Luspatercept increases hemoglobin and reduces transfusion burden in patients with low or intermediate-1 risk myelodysplastic syndromes (MDS): preliminary results from a phase 2 study. Oral presentation at the 13th International Symposium on Myelodysplastic Syndromes, Washington, D.C., May 2015.
- Komrokji R, Garcia-Manero G, Ades L et al. A phase 2, dose-finding study of sotatercept (ACE-011) in patients with lower-risk myelodysplastic syndromes (MDS) or non-proliferative chronic myelomonocytic leukemia (CMML) and anemia requiring transfusion. Oral presentation at the 13th International Symposium on Myelodysplastic Syndromes, Washington, D.C., May 2015.
- Townsley D, Desmond R, Weinstein B et al. Eltrombopag for low to intermediate-2 risk myelodysplastic syndrome. Oral presentation at the 13th International Symposium on Myelodysplastic Syndromes, Washington, D.C., May 2015.
- Fenaux P, Mufti GJ, Hellstrom-Lindberg E et al. Efficacy of azacitidine compared with that of conventional care regimens in the treatment of higher-risk myelodysplastic syndromes: a randomised, open-label, phase III study. Lancet Oncol 2009; 10: 223-232.
- Silverman LR, Fenaux P, Mufti GJ et al. Continued azacitidine therapy beyond time of first response improves quality of response in patients with higher-risk myelodysplastic syndromes. Cancer 2011; 117: 2697-2702.
- Garcia-Manero G, Platzbecker U, Santini V et al. International, randomized, placebo-controlled trial of CC-486 (oral azacitidine) in patients with IPSS intermediate-1 myelodysplastic syndromes with RBC-transfusion-dependent anemia and thrombocytopenia: the QUAZAR lower-risk mds trial. Poster presented at the 13th International Symposium on Myelodysplastic Syndromes, Washington, D.C., May 2015.
- Garcia-Manero G, Silverman LR, Komrokji RS et al. A phase 2 multicenter study of CC-486 (oral azacitidine) in patients with myelodysplastic syndromes (MDS) who fail to achieve response with injectable azacitidine or decitabine. Poster presented at the 13th International Symposium on Myelodysplastic Syndromes, Washington, D.C., May 2015.
- Garcia-Manero G, Savona MR, Gore SD et al. CC-486 (oral azacitidine) in patients with international prognostic scoring system (IPSS)-defined higher-risk myelodysplastic syndromes (MDS). Poster presented at the 13th International Symposium on Myelodysplastic Syndromes, Washington, D.C., May 2015.
- Finelli C, Clissa C, Follo MY et al. Clinical response to the association of azacitidine and lenalidomide in high-risk myelodysplastic syndromes. A randomized phase II multicenter study. Poster presented at the 13th International Symposium on Myelodysplastic Syndromes, Washington, D.C., May 2015.
- Kenealy M, Benson W, Stevenson W et al. The addition of lenalidomide to azacitidine achieves higher responses but no improvement in twelve month clinical benefit or PFS; main analysis australian ALLG MDS4 trial. Oral presentation at the 13th International Symposium on Myelodysplastic Syndromes, Washington, D.C., May 2015.
- Neukirchen J, Schuck A, Götte MC et al. Update of response to treatment with azacitidine and decitabine in high-risk MDS patients from the Duesseldorf MDS registry – 10 years experience with hypomethylating treatment. Poster presented at the 13th International Symposium on Myelodysplastic Syndromes, Washington, D.C., May 2015.
- Díez Campelo M, Lorenzo JI, Itzykson R et al. Azacitidine (AZA) in higher risk MDS patients with chromosome 7 abnormalities (ABN 7): results of a retrospective study from the GFM and GESMD registries. Poster presented at the 13th International Symposium on Myelodysplastic Syndromes, Washington, D.C., May 2015.
- Seymour JF, Döhner H, Butrym A et al. Azacitidine versus conventional care regimens (CCR) in older patients with newly diagnosed AML (>30% marrow blasts) with myelodysplasia-related changes: subgroup analysis of the AZA-AML-001 study. Poster presented at the 13th International Symposium on Myelodysplastic Syndromes, Washington, D.C., May 2015.
- Navada SC, Garcia-Manero G, Hearn K et al. A phase I study of the combination of azacitidine and oral rigosertib in patients with myelodysplastic syndromes (MDS) or acute myeloid leukemia (AML). Poster presented at the 13th International Symposium on Myelodysplastic Syndromes, Washington, D.C., May 2015.
- Garcia-Manero G, Fenaux P, Al-Kali A et al. Randomized phase III study of iv rigosertib versus best supportive care (BSC) in patients with higher-risk MDS (HR-MDS) after failure of hypomethylating agents (HMAS). Poster presented at the 13th International Symposium on Myelodysplastic Syndromes, Washington, D.C., May 2015.
- Robin M, Porcher R, Zinke W et al. Allogeneic hematopoietic stem cell transplantation in lower risk MDS patients : a retrospective study on behalf of the CMWP of the EBMT. Poster presented at the 13th International Symposium on Myelodysplastic Syndromes, Washington, D.C., May 2015.
- Robin M, Porcher R, Ades L et al. HLA-matched allogeneic stem cell transplantation improves overall survival of higher risk myelodysplastic syndrome. Oral presentation at the 13th International Symposium on Myelodysplastic Syndromes, Washington, D.C., May 2015.
- Díez Campelo M, Caballero JC, Sánchez Barba M et al. Impact of TP53 mutation on outcome of MDS patients undergoing allogeneic stem cell transplant (HSCT). GESMD study. Poster presented at the 13th International Symposium on Myelodysplastic Syndromes, Washington, D.C., May 2015.
- Kuendgen A, Müller-Thomas C, Lauseker M et al. Analysis of possible biomarkers to predict response in patients with myelodysplastic syndromes or acute myeloid leukemia treated with 5-azacitidine. Poster presented at the 13th International Symposium on Myelodysplastic Syndromes, Washington, D.C., May 2015.
- Nazha A, Radivoyevitch T, Thota S et al. Somatic mutational model to predict response to hypomethylating agents in myelodysplastic syndromes. Oral presentation at the 13th International Symposium on Myelodysplastic Syndromes, Washington, D.C., May 2015.
- Gerds AT, List AF, Giagounidis A et al. Defining likelihood of future response in patients with del(5q) myelodysplastic syndromes (MDS) treated with lenalidomide. Poster presented at the 13th International Symposium on Myelodysplastic Syndromes, Washington, D.C., May 2015.
- Bildnachweis: „United States Capitol building in Washington, DC”: © andreykr/Fotolia; "Thomas Jefferson and Washington memorial DC": © lunamarina/Fotolia